疾病與病徵 - 腦腫瘤
腦腫瘤
[ Brain Tumors ]
腦部可分為大腦、小腦、腦幹,大腦扮演人體機能總指揮,由兩個橢圓形半球組成,每個半球有四個組成部分,包括腦葉、額葉、頂葉、顳葉及枕葉,各自控制身體不同的機能。
當局部腦組織發生不正常的分裂增殖,會形成瘤塊,有機會是良性腫瘤,但亦有機會是惡性腫瘤,即是腦癌。良性腫瘤的生長較緩慢,極少擴散,一般對健康威脅不大;惡性腫瘤的生長速度則快得多,會侵害及壓迫附近的正常腦組織,影響腦部及身體功能,甚至危害生命。腦腫瘤在香港並不常見,據香港神經外科學會進行的一項統計顯示,2009年本港腦腫瘤的新症約有1,000宗,其中70宗為惡性膠質瘤,200宗為轉移性腦腫瘤。不過原發性腦腫瘤在本港0-19歲以下人士中卻是常見癌症,在2006年0-19歲以下人士的癌症新症中,原發性腦腫瘤便分別佔男性和女性的第五位及第四位。
醫學界至今仍未準確地得出腦腫瘤的成因,但以下的危險因素有可能增加患上腦腫瘤的機會,請大家注意:
年齡:雖然任何年齡的人士均有機會患上腦腫瘤,但40歲以上人士的風險較高;部分癌瘤如髓母細胞瘤幾乎只在兒童身上出現。
性別:男性患病的機會率較高
遺傳:家族中曾有人患神經膠質瘤
接觸化學物質:因工作而接觸輻射物、甲醛、氯乙烯和丙烯
少數病例相信它與先天性、遺傳或化學因素有關,因此難以預防。但有專家指手提電話的幅射有可能導致腦腫瘤,但這說法有待進一步研究才可作定論。
如醫生懷疑病人可能患上腦腫瘤,會進行臨床檢驗、電腦掃描、磁力共振掃描、正電子掃描、血管造影、光譜圖掃描、腦部活組織化驗等檢查,以診斷是否患上腦腫瘤。其中較常用的診斷方法有:
電腦掃描
採用放射性技術,以靜脈注射含碘的對比劑後,能顯示腫瘤的大概位置及腫瘤引起的變化。
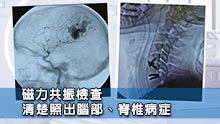
磁力共振掃描 (MRI)
不含放射性物質,能清楚顯示腫瘤的詳細情況,準確度達90%,並有助日後手術時定位,及導航放射治療。磁力共振掃描特別有助於診斷星形膠質瘤,而對於顱後窩腫瘤尤其是腦幹腫瘤,亦以磁力共振掃描較準確。
正電子掃描 (PET)
正電子掃描主要是利用正電子的放射性同位素藥物來診斷,是偵測癌細胞敏感度最高的方法,一般建議用於轉移性腫瘤病人身上,以追蹤原發性腫瘤的位置。
治療腦腫瘤的方法有可透過外科手術、放射或化學治療。醫生會視病人的個別情況而訂定治療計劃,如病人的病情較輕微,治癒的機會高,手術風險較低的話,醫生會以根治為目的,徹底為病人消除腦內腫瘤。有些病人在手術後,仍需接受一段時間的輔助性藥物或放射治療,以減低復發機會。
主要治療方法包括:
外科手術
醫生會為病人進行開臚手術,切除腫瘤和周圍有可能被癌細胞侵佔的組織,這是醫治腦腫瘤的最基本方法。但當腫瘤侵入、包圍或蔓延至一些重要腦組織和神經系統時,手術的風險便會相對提高,切除腫瘤亦會更困難。有時醫生在評估病人的病情後,他可能只切除病人大部分的腫瘤,而剩餘的部分就需要利用放射或化學治療去移除。
現時,由於微創手術日漸成熟,大幅提高了手術的安全性和精確性,為病人進行腦腫瘤的切除範圍亦不斷擴大,這大大增加病人的痊癒率和減低他們的後遺症。
放射治療
放射治療是利用高能量放射元素來破壞癌細胞,防止其增生擴散,並盡量減低對周圍健康細胞的損害。近年,醫生採用較先進的放射療法,例如強度調控放射治療技術(IMRT)、影像導航放射治療技術(IGRT)及動態式弧形放射治療(VMAT),能提升放射劑量,有效殺死腫瘤的同時,又能減低對正常組織的破壞。
放射治療一般在手術後進行,有時也會與化學治療同時使用。它即時的風險比外科手術低,但亦有可能出現併發症,最常見的有腦水腫、脫髮、頭痛、噁心嘔吐、皮膚變紅及疼痛等。
化學治療
化學治療是以藥物來破壞癌細胞,較常用的藥物包括「替莫唑胺」(Temozolmide)或「卡莫斯丁」(Carmustine,BCNU)。病者口服或通過靜脈注射抗癌藥物後,藥物隨血管到達身體各部位,破壞已擴散癌細胞的生長和分裂。不過抗癌藥物亦會破壞正常細胞,產生一定程度的副作用,如嘔吐、眩暈、脫髮、容易疲倦及受到感染等。
在手術切除腦腫瘤後,醫生亦會考慮把藥物如「卡莫斯丁」植入病人的腦空腔內,直接向癌細胞釋放藥物,這樣可減低藥物擴散到其他部位,影響健康正常的細胞。
標靶藥物治療
標靶藥物治療是較新的治療方法,能特別針對癌細胞作出攻擊,切斷其血液供應,令它們死亡。不過大部分標靶藥物仍在臨床試驗階段,目前並未大規模使用。

請與家庭醫生查詢並作出適合治療。
如有身體不適請即求診,切勿延誤治療。
若資料有所漏誤,本網及相關資料提供者恕不負責。



 更多相關信箱答問
更多相關信箱答問

